胃瘻の増設術である経皮内視鏡的胃瘻増設術(PEG)は、1979年米国で開発されました。
しかし、その適応基準が曖昧なことが原因により、不幸な事例が増えてしまっている事実があります。
Table of Contents
経腸栄養の誕生から現在まで
消化管を使用しない中心静脈栄養(TPN)に比べて、胃瘻を用いた経腸栄養は消化管を使用するために生理的であり、TPNに伴う敗血症のリスクもほとんどないことで、急速に普及しました。
日本では1980年代に胃瘻による経腸栄養が一部の医療施設において導入されましたが、TPNの保険点数に比べPEGの保険点数が低かったこともあり殆ど普及されませんでした。
この中心静脈栄養が多くの疾患の予後を一変させ、更に抗菌薬の開発、全身麻酔の進歩、拡大手術による大きな侵襲、呼吸・循環器系の管理の飛躍により、十分な経口摂取が出来ない患者に消耗した重症患者が増加し、非経口的な栄養投与の方法が待たれたことも重なっていました。
現在の高カロリー輸液(中心静脈栄養剤)のように糖液と電解質などがキット化された製品が販売され、広く普及されました。
その後、高カロリー輸液に起因した合併症が続々と報告され、静脈栄養より経腸栄養が優越である研究結果が増し、急速に普及されました。
また、「胃瘻を増設した結果、栄養状態が改善して経口摂取が可能になった」「在宅でも経腸栄養管理が容易なので在宅復帰が容易になった」などとの報告が学会で挙げられました。
本来胃瘻は再び口から食べるために必要な栄養を摂取することにより栄養改善を図るためのものです。
しかしその適応基準が曖昧なことによって回復見込みのない症例に対しても胃瘻を増設するケースが増えてしまった結果、意識が戻らないまま口から食事を摂れずに延々と生き続ける不幸な症例が次々とみられるようになりました。
このようなことによって2012年頃からマスコミを中心とした嵐のような胃瘻バッシングが展開されてしまったのです。
経鼻栄養の実態
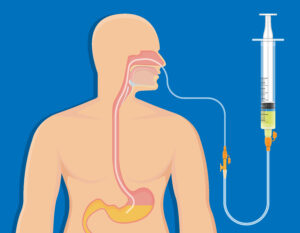
同じく管を通して栄養を摂取する方法として「経鼻栄養」があります。
鼻から胃袋まで挿入した管に栄養剤を流して栄養補給する方法です。
鼻に管を通すことによって片方の鼻の穴が塞いだ状態になる為、息苦しくなり、上腕部に残存機能が残っている方の場合、管を自抜してしまうこともあります。
自抜してしまった時は再挿入となります。
再挿入は本人に更に苦痛を与えてしまうので、どちらかというと鼻から挿入した状態をキープした方がまだましなのです。そうするとミトンやつなぎを装着するといった形で、自抜を防止目的のための身体拘束をせざるを得なくなります。
更にこれらの苦しみが食への意欲低下を増してしまいます。
経鼻栄養に対し経腸栄養は鼻に管を挿入した時の苦痛を伴いません。腹部の違和感、胃瘻部分の爛れに注意しなければなりませんが、経口摂取再開に向けてのリハビリテーションも可能となります。
本来であれば

回復見込みの有無の判断を間違わなければ経腸栄養は本来の力を発揮します。
はじめは経管栄養による食事から開始し、患者様の状況に応じ離水のない半固形物から経口摂取を開始し、嚥下機能を評価しながら少しずつ食事の形態を変えていきます。
また、栄養だけではなく、摂食嚥下リハビリテーションを行うことによって、喉や口腔機能の改善を図っていきます。
更に回復期のための栄養管理を行い、理学療法を行っていくと、患者様のADL改善にもつながっていきます。口から食べることは本人の生きる意欲へと繋がり、気持ちも前向きになります。
更に褥瘡の観点からも経口摂取はメリットがあり、万が一、褥瘡が出来てしまった場合でも非経口的な栄養管理を行っている患者様より、経口摂取されている患者様の方が治りが早いのです。
経腸栄養は使い方次第でその人の人生をプラスに導くツールでもあるのです。

